
Durante la prima visita di riabilitazione del pavimento pelvico fornisco spesso alcuni consigli per avere un pavimento pelvico sano.
Alcune cattive abitudini o comportamenti possono contribuire allo sviluppo e al mantenimento di una disfunzione del pavimento pelvico.
Sappiamo tutti che fare esercizio fisico regolare e avere una dieta equilibrata rappresentano i capisaldi per avere una vita sana ma quando si tratta di sapere cosa è meglio fare o non fare per la salute del pavimento pelvico, le cose si complicano.
Per questo ho deciso di condividere 10 consigli per avere un pavimento pelvico sano che spero troverai utili come molti dei miei pazienti!
1. CONOSCERE IL PAVIMENTO PELVICO
I muscoli ci permettono di muovere il nostro corpo nello spazio, di spostare oggetti e di svolgere funzioni fondamentali che sfuggono al nostro controllo volontario, come respirare e far circolare il sangue nel corpo.
Anche la defecazione, la minzione, l’atto sessuale e riproduttivo sono funzioni che vedono la partecipazione di muscoli ed in particolare quella dei muscoli del pavimento pelvico.
Il pavimento pelvico è un complesso sistema neuro-muscolare che si trova all’interno del nostro corpo, nella cavità pelvica.
Questo lo rende difficile da individuare e non così facile da attivare volontariamente come attiviamo un bicipite brachiale o un quadricipite.
I muscoli del pavimento pelvico sostengono la vescica, il retto e nella donna anche l’utero e sono responsabili della continenza urinaria, della continenza fecale, dell’erezione e dell’eiaculazione.
Essendo costituito da muscoli, una condizione di debolezza (ipotono) o di eccessiva tensione (ipertono) può alterare la funzione nella quale i muscoli sono coinvolti e questo può dar luogo ad una disfunzione.
Se i muscoli del pavimento pelvico sono deboli potranno verificarsi perdite urinarie, fecali o di gas e si potrebbe manifestare la sensazione di avere qualcosa che fuoriesce dalla vagina.
Se invece i muscoli sono troppo tesi o contratti potrà esserci difficoltà ad evacuare, a urinare, potrà manifestarsi un forte stimolo minzionale o defecatorio e potrà esserci dolore a livello della pelvi o dei genitali durante i rapporti e non.
Per questo, in caso di incontinenza urinaria, incontinenza fecale, stipsi, disfunzioni sessuali, disfunzioni in gravidanza o dopo il parto è importante valutare i muscoli del pavimento pelvico e, in caso di disfunzione, trattarli con la riabilitazione affinché siano rieducati alla corretta funzione e permettano al paziente di tornare a vivere una vita sana e felice.
Queste disfunzioni, oltre a rappresentare un problema fisico, hanno conseguenze devastanti sull’umore, sull’autostima e sulle relazioni sociali.
Che si abbia o no una disfunzione, prendere consapevolezza del nostro corpo attraverso la scoperta di zone spesso ignorate e bistrattate perché culturalmente ritenute “sporche” o adibite ad attività di cui non si può parlare, è una conquista che ogni persona dovrebbe fare.
È un percorso affascinante e appassionante che mi ha permesso di aiutare molte persone a superare pregiudizi e falsi miti, ma soprattutto a riappropriarsi del proprio corpo!
2. MANTENERSI IDRATATI
Il nostro corpo è principalmente costituito da acqua e per il corretto funzionamento dei nostri organi abbiamo bisogno di reintegrare i liquidi (circa 2,5 lt) che ogni giorno perdiamo attraverso la sudorazione, l’aria che espiriamo, le urine e le feci.
Bere i famosi 8 bicchieri di acqua (250 ml ciascuno) è quindi fondamentale per la nostra salute perché serve a rifornire il nostro corpo dei liquidi persi e a prevenire la disidratazione.
Mantenersi idratati è molto importante anche per il nostro pavimento pelvico in quanto l’assunzione di acqua stimola la minzione.
Bere e di conseguenza fare tanta pipì aiuta a sciacquare le nostre vie urinarie da eventuali agenti patogeni.
In questo modo i batteri non riescono ad aderire alle pareti vescicali e si riduce la carica batterica, riducendo così il rischio di un’infezione urinaria.
Rappresenta, quindi, un modo utile e poco dispendioso di proteggere il nostro sistema urinario dalle infezioni1.
Non a caso chi soffre di cistiti ricorrenti ha la cattiva abitudine di bere poco e solitamente riferisce un peggioramento durante l’estate.
Il clima caldo aumenta la sudorazione e, se non si reintegrano i liquidi bevendo acqua, il nostro corpo ne riduce l’espulsione attraverso le urine.
Questo fa sì che le urine diventino più concentrate e rappresentino terreno fertile per la proliferazione di batteri e, di conseguenza, l’insorgenza di un’infezione.
Lo stesso può accadere a chi soffre di incontinenza urinaria e riduce l’apporto idrico per evitare le perdite.
Le urine troppo concentrate irritano la vescica che quindi si contrae, provocando uno stimolo minzionale improvviso, definito urgenza minzionale.
Se all’urgenza aggiungiamo una condizione di debolezza del pavimento pelvico, ecco che si avranno perdite.
Inoltre abituare la vescica a piccoli volumi da espellere significa non far espandere mai completamente la vescica.
Questo comporta una riduzione della capacità di lasciarsi distendere, una rigidità delle pareti vescicali e una riduzione del tono muscolare della vescica.
Tutte condizioni che aumentano la probabilità di incontinenza urinaria.
L’acqua gioca un ruolo importante anche per il nostro intestino.
Anche se in minima parte, l’acqua va a costituire le feci, rendendole morbide, voluminose e facili da evacuare.
Ciò accade solo nel caso in cui si assuma quotidianamente un adeguato apporto di fibre, accompagnato dal famoso litro e mezzo di acqua.
Bere 1,5/2 lt di acqua al giorno in realtà non significa bere “tanta acqua” ma semplicemente reintegrare ciò che ogni giorno perdiamo.
Se la quantità di acqua che assumi giornalmente non raggiunge il litro e hai paura di aumentarla per le frequenti visite al bagno o la comparsa dell’urgenza minzionale, non temere! Il Bladder Retraining può fare al caso tuo!
Consiste nella rieducazione della vescica e si usa nella riabilitazione del pavimento pelvico proprio per gestire i sintomi di urgenza e frequenza attraverso un normale apporto idrico.
Mal di testa, difficoltà di concentrazione, sonnolenza, irritabilità possono essere manifestazioni di uno stato di disidratazione.
Aumentando l’apporto idrico non solo ti sentirai meglio ma eviterai le infezioni urinarie e le tue feci saranno più morbide!
3. ASSUMERE UN CORRETTO APPORTO DI FIBRE ALIMENTARI NELLA DIETA
Se evacui con difficoltà feci dall’aspetto caprino o hai problemi a trattenere le feci perché troppo liquide, assumere regolarmente un corretto apporto di fibre alimentari può aiutarti.
Le fibre alimentari hanno un ruolo molto importante nella formazione e nella consistenza delle feci ed è per questo importante assumerle quotidianamente con la dieta.
Si ritrovano soprattutto all’interno di frutta, verdura, ortaggi, legumi, cereali e rappresentano la parte che di questi alimenti non viene digerita, o che viene digerita solo in parte, dallo stomaco e dall’intestino.
Ne esistono due tipi: fibre solubili e insolubili.
Una volta raggiunto l’intestino, le fibre insolubili (es., la crusca) trattengono l’acqua mentre le fibre solubili (es., lo Psyllium) fermentano, producendo gas che, nonostante abbiano un’azione propulsiva sulle feci, sono responsabili di effetti indesiderati, tuttavia temporanei, come la flatulenza, la distensione e i crampi addominali.
Il risultato è che le fibre alimentari ammorbidiscono le feci nei casi di stipsi23 e le rendono più voluminose e consistenti nei casi di incontinenza fecale45.
L’assunzione di fibre è fortemente raccomandata anche per il trattamento della stipsi in gravidanza6.
Solitamente bisogna aspettare circa un mese per ottenere qualche risultato sia per quanto riguarda i benefici che l’attenuarsi degli effetti indesiderati.
In figura 1 trovi alcuni degli alimenti più comuni e il rispettivo quantitativo di fibre su 100 gr di prodotto crudo e cotto. Ad esempio, in 100gr di lattuga puoi trovare solo l’1,5% di fibre mentre in 100 gr di carciofi cotti ben 7,9%.
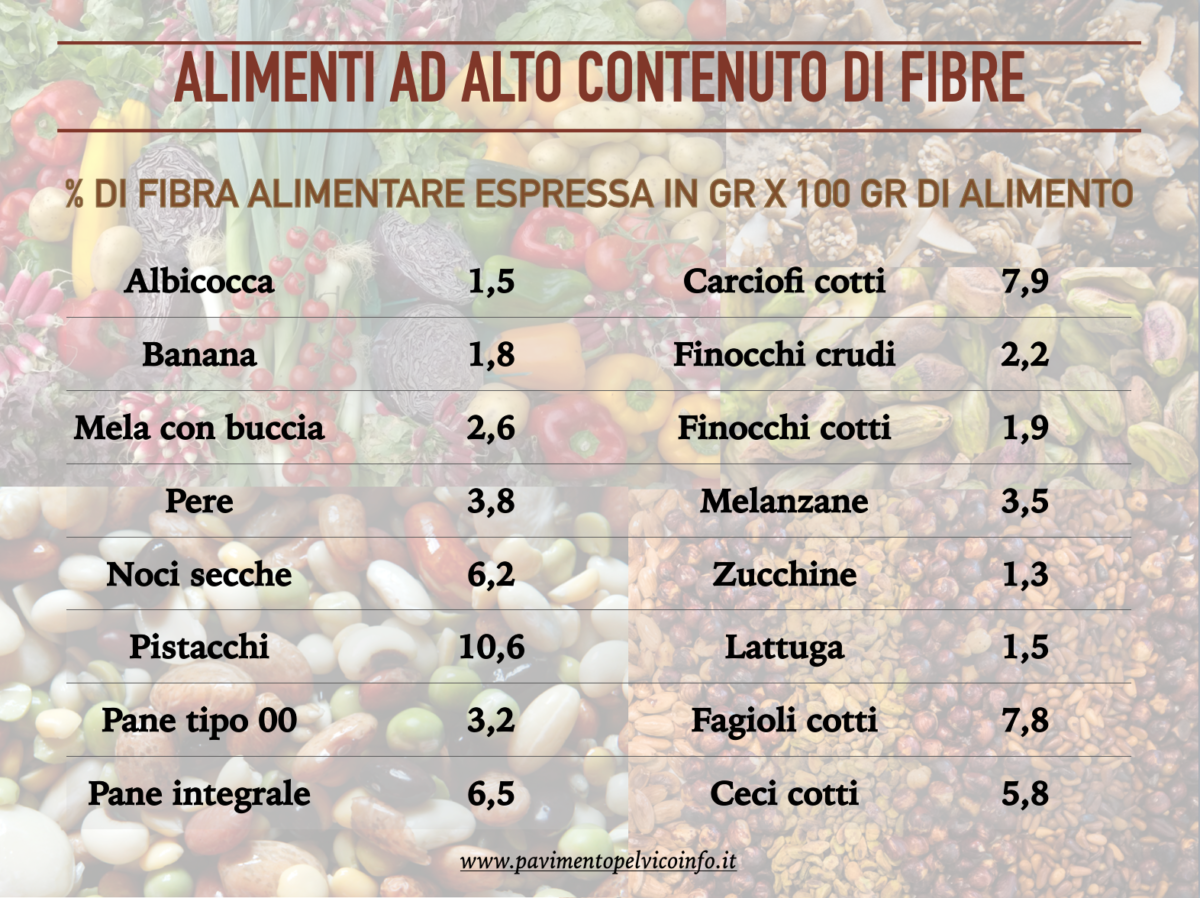
Come puoi vedere, per arrivare alla quantità giornaliera consigliata di 30 grammi78–9 è importante consumare alimenti ricchi di fibre come frutta, verdura e legumi e prediligere pane e biscotti integrali.
Tuttavia non sempre gli alimenti ricchi di fibre sono indicati per tutte le situazioni.
Se hai problemi con alcuni cibi, ti consiglio di rivolgerti ad un esperto della nutrizione e dell’alimentazione per sapere quali alimenti sono più adatti a te.
4. UTILIZZARE UN PANCHETTO PER DEFECARE
Un’altra raccomandazione che do ai pazienti con stipsi, ma che può essere un’informazione utile anche a chi è in buona salute, è quella di utilizzare un panchetto per defecare.
Grazie al panchetto è possibile ricreare la posizione fisiologica da assumere durante la defecazione, ovvero la posizione accovacciata, meglio conosciuta come “alla turca”.
Questa posizione è stata abbandonata con l’avvento del moderno wc e ha contribuito allo sviluppo di patologie del tratto intestinale come le emorroidi, la stipsi e la malattia diverticolare del colon.
In posizione di accovacciamento il muscolo puborettale, muscolo responsabile della continenza fecale, si rilassa favorendo l’espulsione delle feci.
Per comprendere meglio come questo avviene, utilizzerò un esempio.
Immagina che il tuo intestino sia una sac à poche, quella sacca che viene utilizza per guarnire i dolci.
Per non far uscire la crema, il beccuccio deve rimanere piegato. Quando si vuole guarnire una torta, si stringe la sacca e la crema fuoriesce.
Allo stesso modo il retto raccoglie le feci e per evitare che queste fuoriescano, resta piegato grazie all’azione del muscolo puborettale. Solo quando questo muscolo si rilascia, allora si avrà la defecazione.
Il mancato rilassamento di questo muscolo può invece ostacolare il passaggio delle feci ed è il meccanismo patologico alla base della defecazione ostruita, definito dissinergia del puborettale.
Defecare nella posizione accovacciata non solo sembra essere più facile rispetto alla posizione seduta obbligata dal wc, ma riduce anche il tempo e lo sforzo necessari per espellere le feci10.
Provare per credere!
5. NON RINVIARE LO STIMOLO!
Rimandare spesso e a lungo la minzione e/o la defecazione sembra avere importanti ripercussioni sul pavimento pelvico.
Per quanto riguarda la funzione urinaria, recarsi sporadicamente al bagno per fare pipì può abituare la vescica a grandi volumi e compromettere l’efficacia dello svuotamento11 e quindi causare ritenzione, aumentando il rischio di un’infezione urinaria.
Questo perché le urine che ristagnano nella vescica rappresentano terreno fertile per la proliferazione di batteri.
Passando invece alla defecazione, rimandare spesso lo stimolo sembra rappresentare un fattore di rischio per la stipsi12.
Molte persone trovano difficoltà a evacuare fuori casa, così facendo però non è detto che una volta a casa lo stimolo si ripresenti.
Defecare ai soliti orari crea una routine che favorisce la regolarità intestinale.
Posporre ripetutamente lo stimolo può alterare e comportare delle difficoltà nelle evacuazioni successive, come rallentare il transito intestinale, ridurre il numero di defecazioni e la consistenza delle feci.
Quindi, quando la natura chiama, rispondi!
6. ATTENZIONE AL (SOVRA E SOTTO) PESO!
Quanto e quello che mangiamo influiscono significativamente sulla nostra salute e stare in forma è un requisito fondamentale non solo per condurre una vita sana ma anche per avere un pavimento pelvico sano.
Il sovrappeso aumenta la pressione all’interno dell’addome, sottoponendo il pavimento pelvico a uno sforzo costante per mantenere gli organi pelvici in sede.
Ne consegue un indebolimento dei muscoli, dei legamenti e lo stiramento delle fibre nervose che possono portare a loro volta a un prolasso degli organi pelvici con sintomi molto fastidiosi, come la sensazione di ingombro in vagina, perdite urinarie, fecali o di gas e disfunzioni sessuali13–14–15–16.
Non bisogna poi dimenticare che il diabete di II tipo spesso causa la neuropatia periferica che può danneggiare le fibre nervose che innervano il pavimento pelvico17.
D’altra parte anche chi è sottopeso non può ritenersi fuori pericolo.
L’eccessiva magrezza per alcune giovani donne è diventata una vera e propria ossessione.
Anche se non sfociano i veri e propri disturbi alimentari, i comportamenti restrittivi nei confronti del cibo, le strategie purgative e l’esercizio fisico svolto ad alta intensità per raggiungere e mantenere il sottopeso, sono azioni che possono ripercuotersi anche sul pavimento pelvico.
Nei disturbi alimentari caratterizzati da un comportamento restrittivo, la stipsi è molto frequente.
Il ridotto apporto calorico determina un rallentato transito intestinale dal quale ne conseguono rare evacuazioni e feci caprine, difficili da evacuare.
L’(ab)uso di lassativi è un’altra costante nei disturbi alimentari in quanto vengono utilizzati sia per rimediare alla stipsi che per evitare l’aumento di peso.
Tuttavia, solo il 10-12% delle calorie ingerite viene espulso con i lassativi poiché questi hanno un minimo effetto sull’intestino tenue, dove avviene la maggior parte dell’assorbimento delle sostanze nutritive18.
La melanosi colica, ovvero l’imbrunimento di una porzione più o meno lunga della mucosa del colon, è il primo segnale dell’abuso dei lassativi.
In casi estremi, l’uso cronico di lassativi antrachinonici e difenilmetanici può portare alla sindrome da colon catartico, ovvero un’ipotonia della muscolatura liscia del colon dovuta a un danno neuronale del plesso mioenterico1920.
Non è poi raro riscontrare problemi ostetrico-ginecologici.
L’amenorrea, ovvero l’assenza del ciclo mestruale da più di tre mesi era un criterio diagnostico per l’anoressia nervosa fino (AN) a non molto tempo fa.
In condizioni di denutrizione o di stress il corpo di una donna può non essere in grado di portare avanti una gravidanza e per questo viene bloccato il sistema ormonale responsabile dell’asse riproduttivo2122.
Venendo meno gli ormoni femminili si possono manifestare secchezza vaginale e di conseguenza dolore durante i rapporti, come spesso avviene in menopausa quando calano gli estrogeni.
Tuttavia, anche in assenza del ciclo mestruale può verificarsi l’ovulazione, aumentando il rischio di andare incontro a gravidanze non programmate23.
Inoltre, il grave sottopeso mette maggiormente a rischio sia la madre che il bambino durante il parto e nel post partum, con complicanze che possono portare anche alla morte24.
Per sapere se il nostro peso è adeguato per la nostra altezza, il Body Mass Index (BMI) o Indice di Massa Corporea (IMC) può risultare molto utile. Consiste nella stima del grasso corporeo e per ricavarlo basta conoscere il proprio peso e l’altezza.
Come puoi vedere in figura 2, il BMI si definisce “normale” quando è compreso tra 18.5 kg/m² e 24.9 kg/m², “sottopeso” quando è inferiore a 18.5 kg/m², “sovrappeso se è compreso tra 25 kg/m² e 29.9 kg/m² e “obesità” se supera il 30.0 kg/m².
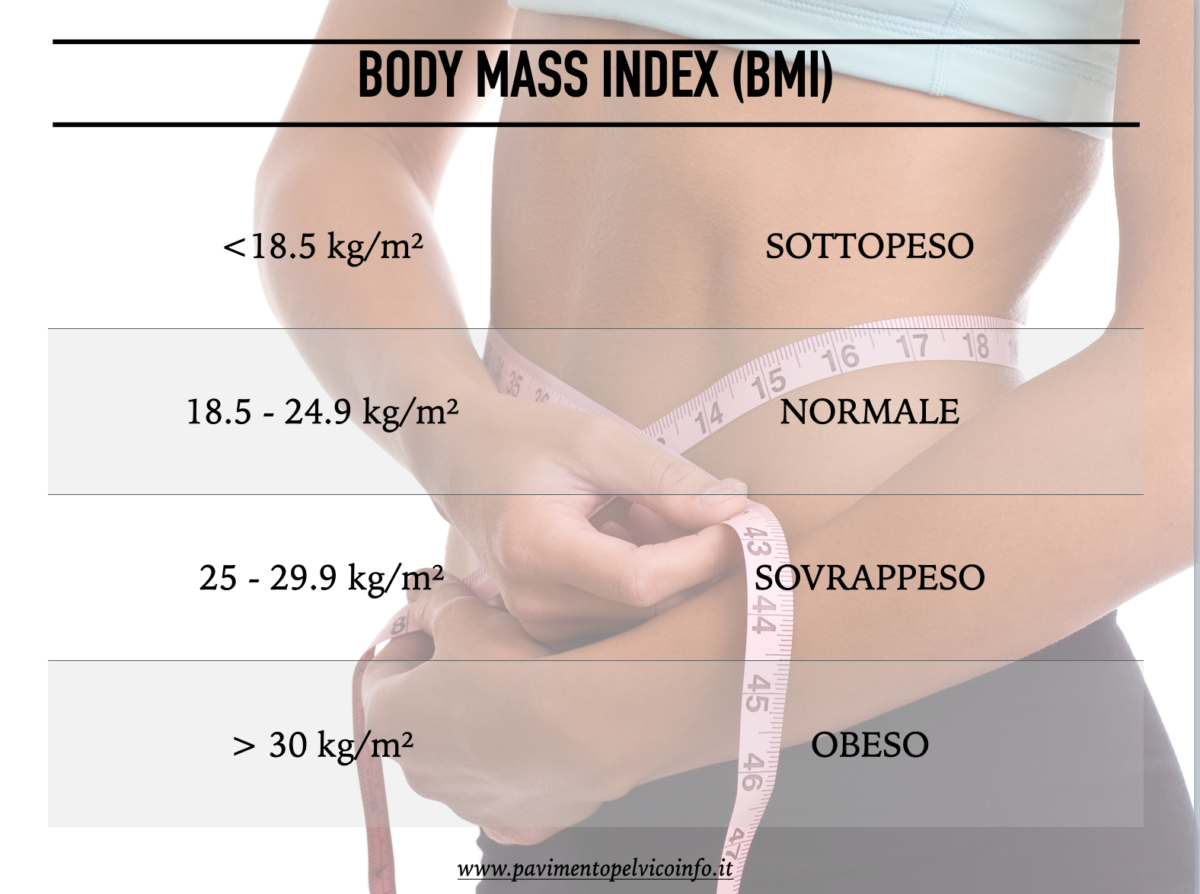
Googlando “BMI” troverai un sacco di siti per calcolarlo.
Se il tuo BMI risultasse uguale o superiore a 25 kg/m², ti consiglio di prendere in considerazione l’idea di perdere peso poiché una riduzione del peso, chirurgica o non, aiuta a ridurre i sintomi legati alle disfunzioni del pavimento pelvico2526–27.
Se invece il tuo BMI risultasse inferiore a 18.5 kg/m², ti consiglio di recuperare il peso in difetto per ripristinare il corretto funzionamento dell’apparato digerente e dell’asse riproduttivo28–29.
In entrambi i casi, dal recupero del peso forma potrai solo trarre benefici e sono sicura che il percorso che ti porterà a farlo ti aiuterà a vivere una vita più sana, più felice ma soprattutto senza disfunzioni invalidanti legate al pavimento pelvico!
7. CURARE LA POSTURA
Siamo fatti per muoverci e tenere a lungo una posizione può determinare problemi muscoloscheletrici importanti, come il mal di schiena.
La lombalgia, che significa dolore nella parte bassa della schiena detta appunto “lombare”, rappresenta la principale causa di disabilità mondiale da quando fu stimata per la prima volta nel 199030.
Ti starai chiedendo come questo possa influire sulla salute del pavimento pelvico.
Il dolore può inibire l’azione locale di un muscolo e può ritardarne il tempo di attivazione.
L’alterata attivazione dei muscoli del tronco determina un sovraccarico della colonna vertebrale, un aumento di pressione all’interno di addome e vescica, una limitazione del movimento della gabbia toracica e un ostacolo alla funzione gastrointestinale31.
Anche come stiamo seduti ha delle conseguenze sul nostro pavimento pelvico e poiché oggigiorno passiamo molte ore seduti è importante cercare di correggere la postura.
Una posizione seduta più rilassata rende più difficile il reclutamento dei muscoli del pavimento pelvico rispetto ad una posizione seduta più eretta.
Questo può predisporre maggiormente al rischio di incontinenza.
Confrontando donne affette da incontinenza urinaria da sforzo e donne sane è stato visto che in entrambi i gruppi la posizione seduta più eretta aumentava l’attivazione dei muscoli del pavimento pelvico, anche se questa attivazione risultava inferiore nelle donne con incontinenza32.
Per questo è importante che un programma di riabilitazione del pavimento pelvico non si limiti agli esercizi di contrazione e rilassamento dei muscoli perineali ma tenga conto anche di queste problematiche muscolo-scheletriche.
8. FARE ATTENZIONE ALLO SPORT AD ALTA INTENSITÀ
Praticare esercizio fisico regolare fa bene alla salute ma se viene praticato ad alta intensità e senza le dovute accortezze può rappresentare un fattore di rischio per lo sviluppo di disfunzioni a carico del pavimento pelvico.
L’incontinenza urinaria da sforzo è infatti la disfunzione più frequente nelle atlete professioniste e non tra i 12 e i 45 anni33–34.
Durante l’allenamento si creano enormi pressioni all’interno dell’addome e se il pavimento pelvico è debole o non è in grado di contrastare queste forze si possono avere perdite urinarie.
Inoltre, essendo costituito da muscoli, anche il pavimento pelvico può affaticarsi dopo un’eccessivo sforzo fisico e può non essere in grado di sopperire alle sue funzioni di sostegno e continenza.
Se pratichi sport regolarmente e ad alta intensità fai benissimo e continua a farlo!
Ti consiglio però di interessarti al tuo pavimento pelvico per scoprire le strategie per prevenire l’insorgere delle disfunzioni a suo carico.
9. CURARE L’IGIENE INTIMA
Molti prodotti per la cura dell’igiene intima vengono ideati con lo scopo di fornire al consumatore una sensazione di freschezza e di pulito.
Questo rafforza subdolamente l’idea che le nostre parti intime siano “sporche” e spinge a far credere che sia necessaria una pulizia “speciale”.
Senza dubbio è una buona strategia di marketing.
D’altra parte però proprio quelle sostanze che forniscono la sensazione di freschezza spesso e volentieri sono irritanti o allergeni responsabili di dermatiti allergiche da contatto, eczemi e irritazioni varie della pelle.
È così possibile ripiegare su prodotti pensati per i bambini con l’idea che siano più delicati sulla nostra pelle, soprattutto quella delle zone intime.
Questo accade spesso per le salviette umidificate.
Ebbene, uno studio del Dipartimento dell’Università di Bologna ha passato in rassegna le salviette intime per bambini distribuite in Italia e ha riscontrato in più del 90% la presenza di sostanze irritanti come methylisothiazolinone/methylchloroisothiazolinone (MI/MCI), fenossietanolo (phenoxyethanol, PHENOX), iodopropinil butilcarbammato (iodopropynyl butylcarbamate, IODOP), imidazolidinyl urea (IMIDAZ U) e diazolidinyl urea (DIAZ U)35.
Queste sostanze compromettono la funzione protettiva della cute, alterando i nostri sistemi di difesa fisiologici che sono il pH e la flora batterica residente.
I batteri abitano la nostra pelle e sono fondamentali per la nostra salute in quanto ci difendono dagli altri batteri patogeni.
Un esempio di questo sono i Lactobacilli, batteri che fanno parte della mucosa vaginale e che contribuiscono a mantenere acido il pH della vagina (tra 3.8 e 4.4).
Il pH acido della vagina impedisce ai batteri patogeni di infettarci.
Un’igiene troppo aggressiva può eliminare anche questi batteri, esponendo al rischio di infezioni molto gravi.
A questo riguardo è importante parlare delle docce vaginali.
Sebbene non esista uno straccio di evidenza nella letteratura scientifica sui benefici derivanti dall’utilizzo delle docce vaginali, queste stanno dilagando sul mercato.
In pratica sono delle lavande vaginali vendute con l’intento di pulire la vagina dall’interno.
Ma pulirla da cosa?
La vagina e il vestibolo, ovvero la zona che si trova tra le piccole labbra, comprendente l’orifizio vaginale e quello uretrale, sono costituite da mucosa, cioè da un tessuto simile a quello che abbiamo in bocca.
Dubito che qualcuno si lavi la bocca con il sapone.
Inoltre, in età fertile, la presenza di perdite vaginali biancastre è assolutamente normale.
In base al ciclo mestruale la quantità e la consistenza di queste perdite possono variare.
Sono più dense e viscose all’inizio e alla fine del ciclo, quando il livello degli estrogeni cala, mentre sono più chiare e meno dense prima dell’ovulazione quando il livello degli estrogeni aumenta36.
Dunque, per lavare queste zone, l’acqua basta e avanza.
Le docce vaginali, invece, non solo non hanno alcun beneficio dimostrato ma possono ridurre o addirittura inibire la crescita dei Lactobacilli, predisponendo a un maggior rischio di infezioni non solo a livello vaginale ma anche urinario37–38.
Per quanto riguarda l’igiene durante il ciclo mestruale, indipendentemente da quello che usi, siano assorbenti interni, esterni o la coppetta mestruale, è importante evitare che le perdite rimangano a contatto per lungo tempo con le nostre parti intime.
Passando invece alla pulizia della zona intorno all’ano dopo la defecazione, bisogna stare attenti a non sfregare troppo insistentemente la carta igienica sulla cute.
Uno studio ha evidenziato come passando dall’utilizzo di salviette umidificate e carta igienica all’uso della sola acqua per pulirsi dopo aver defecato, riduca rispettivamente del 30% e del 60% le irritazioni nella zona perianale39.
L’igiene delle parti intime è quindi finalizzato a rimuovere i residui dei fluidi biologici, come urina, feci, mestruo, eiaculato, sebo e sudore.
La cute di queste zone è simile a quella che riveste la maggior parte del nostro corpo e ha quindi un pH che varia da 5.0 a 5.5.
È perciò importante scegliere con attenzione i prodotti che utilizziamo per l’igiene intima.
Per questo è consigliabile utilizzare prodotti che abbiano un pH leggermente acido, con valori che che si aggirino intorno a 5.0.
Le aree che perciò devono essere lavate sono l’inguine, la vulva e l’ano.
Per vulva si intendono il monte di Venere e le grandi labbra, ovvero le zone solitamente ricoperte di peli.
Non dimentichiamoci infatti che anche i peli pubici fanno parte delle nostre difese naturali e la loro massiva rimozione causa dei piccolissimi traumi che possono tuttavia predisporre al rischio di infezioni.
Una sintesi di tutti i consigli pratici per l’igiene intima sono riportati in figura 3.

10. SVOLGERE REGOLARI CONTROLLI MEDICI
L’ultimo consiglio che sento di darti vivamente è di sottoporti a regolari controlli medici.
Siamo abituati ad andare dal dottore quando abbiamo un problema ma fare anche semplici visite di controllo a volte può essere d’aiuto.
Questo vale soprattutto per i tumori, seconda causa di morte in Italia dopo le malattie cardio-circolatorie.
Gli organi pelvici sono spesso organi bersaglio dei tumori.
I tumori al colon-retto, alla prostata e alla vescica rientrano nella top 5 delle cause oncologiche di morte nella popolazione generale.
Frequenti anche il tumore del corpo dell’utero, dell’ovaio e del rene.
Per fortuna esistono una serie di test di screening GRATUITI per la diagnosi precoce di tumore di cui è bene essere a conoscenza e che è bene fare regolarmente.
Al momento quelli disponibili sono il test per il tumore al seno, per il tumore al colon-retto e quello alla cervice uterina.
Solitamente l’ASL invita a sottoporsi al test una volta raggiunta l’età prevista dal programma di screening, ma in caso non ti arrivasse l’invito contatta il tuo medico per sapere come accedervi.
Il test per il tumore al seno è la mammografia, una radiografia del seno con cadenza biennale che si rivolge alle donne di età compresa fra i 50 e i 69 anni.
Lo screening per il tumore del colon-retto si effettua ogni due anni tramite la ricerca del sangue occulto nelle feci ed è rivolto sia agli uomini che alle donne con età compresa tra i 50 e i 69 aa.
Infine, il test di screening per il tumore del collo dell’utero o cervice uterina è il Pap test, eseguito nelle donne dai 25 ai 30 anni con cadenza triennale mentre nelle donne dai 30-35 fino ai 65 anni viene eseguito il HPV test ogni 5 anni.
Questi test sono semplici e poco invasivi e possono aiutare a diagnosticare un tumore nelle sue fasi iniziali, ovvero quando il trattamento può essere più efficace e la probabilità di ottenere guarigioni è molto elevata.
In casi di familiarità per patologia oncologica sappi che anche in questo caso esistono programmi che hanno l’obiettivo di monitorizzare i pazienti più a rischio.
In sostanza, ricordati che prevenire è meglio che curare e se l’ASL ti chiama per un test di screening non perdere l’occasione e corri a farlo!
Può salvarti la vita e ti aiuterà!
Terminano qui i 10 consigli per un pavimento pelvico sano!
Se ti sono stati utili, fammelo sapere qui e iscriviti alla newsletter di Pavimento Pelvico Info per continuare a ricevere le ultime novità sul mondo del pavimento pelvico!


Yoga, Pilates e pavimento pelvico
È molto diffusa la convinzione che praticare Yoga o Pilates possa sostituire la riabilitazione del pavimento pelvico ma non è così.

Come prendersi cura del pavimento pelvico
Sai cos’è il pavimento pelvico ma stai cercando la risposta alla domanda più importante: come prendersene cura? Trovi la risposta in questo articolo!

MASTERCLASS GRATUITA: 5 ESERCIZI PER IMPARARE A LOCALIZZARE, CONTRARRE E RILASSARE IL TUO PAVIMENTO PELVICO
Impara a contrarre e rilassare correttamente il tuo pavimento pelvico in soli 5 brevi video ovunque tu sia da smartphone, pc o tablet
Note
- Beetz R. Mild dehydration: a risk factor of urinary tract infection? Eur J Clin Nutr 2003;57 Suppl 2:S52-8. doi: 10.1038/sj.ejcn.1601902.
- Capasso F, D’Argenio G. I lassativi: impiego razionale dei lassativi nella stipsi. Springer-Verlag Italia 2007; 48-64.
- Bove A et al. Consensus statement AIGO/SICCR diagnosis and treatment of chronic constipation and obstructed defecation (part II: treatment). World J Gastroenterol 2012;18(36):4994-5013. Disponibile versione in italiano su <https://www.webaigo.it/download/1_STIPSI_CRONICA_E_DEFECAZIONE%20OSTRUITA.pdf>
- Bliss D Z, Jung H J,Savik K,Lowry A,LeMoine M, Jensen L,Werner C,Schaffer K. Supplementation with dietary fiber improves fecal incontinence. Nurs Res 2001;50(4):203-13. doi: 10.1097/00006199-200107000-00004.
- Bliss DZ, Savik K, Jung HJ, Whitebird R, Lowry A, Sheng X. Dietary Fiber Supplementation for Fecal Incontinence: A Randomized Clinical Trial. Res Nurs Health 2014;37(5):367-78. doi: 10.1002/nur.21616.
- Società Italiana di Ginecologia e Ostetricia, Associazione Ostetrici Ginecologi Ospedalieri Italiani, Associazione Ginecologi Universitari Italiani. Nutrizione in gravidanza e durante l’allattamento – Raccomandazioni. 2018. Disponibile su <https://www.sigo.it/wp-content/uploads/2018/06/LG_NutrizioneinGravidanza.pdf>
- Bove A et al. Consensus statement AIGO/SICCR diagnosis and treatment of chronic constipation and obstructed defecation (part II: treatment). World J Gastroenterol 2012;18(36):4994-5013. Disponibile versione in italiano su <https://www.webaigo.it/download/1_STIPSI_CRONICA_E_DEFECAZIONE%20OSTRUITA.pdf>
- Ministero Politiche agricole e forestali, Istituto Nazionale di Ricerca per gli Alimenti e la Nutrizione (INRAN). Linee guida per una sana alimentazione italiana. 2003 Disponibile su <http://www.salute.gov.it/imgs/C_17_pubblicazioni_652_allegato.pdf>
- Società Italiana di Ginecologia e Ostetricia, Associazione Ostetrici Ginecologi Ospedalieri Italiani, Associazione Ginecologi Universitari Italiani. Nutrizione in gravidanza e durante l’allattamento – Raccomandazioni. 2018. Disponibile su <https://www.sigo.it/wp-content/uploads/2018/06/LG_NutrizioneinGravidanza.pdf>
- Sikirov D. Comparison of Straining During Defecation in Three Positions Results and Implications for Human Health. Digestive Diseases and Sciences 2003;48(7);1201–1205. doi: 10.1023/a:1024180319005.
- Stauffer CM, van der Weg B, Donadini R, Ramelli GP, Marchand S, Bianchetti MG. Family history and behavioral abnormalities in girls with recurrent urinary tract infections: a controlled study. J Urol 2004;171(4):1663-5. doi: 10.1097/01.ju.0000117701.81118.f0.
- Cerdán-Santacruz C, Ortega-López M, Vigara-García M, Fernández-Pérez C, Cerdán-Miguel J. Do bad habits bring a double constipation risk? Turk J Gastroenterol 2018; 29: 580-7. doi: 10.5152/tjg.2018.17533.
- de Sam Lazaro S, Nardos R, Caughey AB. Obesity and Pelvic Floor Dysfunction: Battling the Bulge. Obstet Gynecol Surv 2016; 71(2):114-25. doi: 10.1097/OGX.0000000000000274.
- Ramalingam K, Monga A. Obesity and pelvic floor dysfunction. Best Pract Res Clin Obstet Gynaecol 2015; 29(4):541-7. doi: 10.1097/OGX.0000000000000274.
- Pomian A, Lisik W, Kosieradzki M, Barcz E. Obesity and Pelvic Floor Disorders: A Review of the Literature. Med Sci Monit 2016; 22:1880-6. doi: 10.12659/msm.896331.
- Chen CC, Gatmaitan P, Koepp S, Barber MD, Chand B, Schauer PR, Brethauer SA. Obesity is associated with increased prevalence and severity of pelvic floor disorders in women considering bariatric surgery.Surg Obes Relat Dis 2009; 5(4):411-5. doi: 10.1016/j.soard.2008.10.006.
- de Sam Lazaro S, Nardos R, Caughey AB. Obesity and Pelvic Floor Dysfunction: Battling the Bulge. Obstet Gynecol Surv 2016; 71(2):114-25. doi: 10.1097/OGX.0000000000000274.
- Sato Y, Fukudo S. Gastrointestinal symptoms and disorders in patients with eating disorders. Clin J Gastroenterol 2015; 8(5):255-63. doi: 10.1007/s12328-015-0611-x.
- Westmoreland P, Krantz MJ, Mehler PS. Medical Complications of Anorexia Nervosa and Bulimia. Am J Med 2016; 129(1):30-7. doi: 10.1016/j.amjmed.2015.06.031.
- Capasso F, D’Argenio G. I lassativi: impiego razionale dei lassativi nella stipsi. Springer-Verlag Italia 2007; 89.
- Kimmel MC, Ferguson EH, Zerwas S, Bulik CM, Meltzer-Brody S. Obstetric and Gynecologic Problems Associated with Eating Disorders. Int J Eat Disord 2016; 49(3): 260–275. doi: 10.1002/eat.22483.
- Westmoreland P, Krantz MJ, Mehler PS. Medical Complications of Anorexia Nervosa and Bulimia. Am J Med 2016; 129(1):30-7. doi: 10.1016/j.amjmed.2015.06.031.
- Kimmel MC, Ferguson EH, Zerwas S, Bulik CM, Meltzer-Brody S. Obstetric and Gynecologic Problems Associated with Eating Disorders. Int J Eat Disord 2016; 49(3): 260–275. doi: 10.1002/eat.22483.
- Kimmel MC, Ferguson EH, Zerwas S, Bulik CM, Meltzer-Brody S. Obstetric and Gynecologic Problems Associated with Eating Disorders. Int J Eat Disord 2016; 49(3): 260–275. doi: 10.1002/eat.22483.
- de Sam Lazaro S, Nardos R, Caughey AB. Obesity and Pelvic Floor Dysfunction: Battling the Bulge. Obstet Gynecol Surv 2016; 71(2):114-25. doi: 10.1097/OGX.0000000000000274.
- Ramalingam K, Monga A. Obesity and pelvic floor dysfunction. Best Pract Res Clin Obstet Gynaecol 2015; 29(4):541-7. doi: 10.1097/OGX.0000000000000274.
- Pomian A, Lisik W, Kosieradzki M, Barcz E. Obesity and Pelvic Floor Disorders: A Review of the Literature. Med Sci Monit 2016; 22:1880-6. doi: 10.12659/msm.896331.
- Sato Y, Fukudo S. Gastrointestinal symptoms and disorders in patients with eating disorders. Clin J Gastroenterol 2015; 8(5):255-63. doi: 10.1007/s12328-015-0611-x.
- Kimmel MC, Ferguson EH, Zerwas S, Bulik CM, Meltzer-Brody S. Obstetric and Gynecologic Problems Associated with Eating Disorders. Int J Eat Disord 2016; 49(3): 260–275. doi: 10.1002/eat.22483.
- James SL, Abate D, Abate KH et al. Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet 2018; 392: 1789-858. doi: 10.1016/S0140-6736(18)32279-7.
- Smith MD, Russell A, Hodges PW. The Relationship Between Incontinence, Breathing Disorders, Gastrointestinal Symptoms and Back Pain in Women . A Longitudinal Cohort Study. Clin J Pain 2014; 30(2):162-7. doi: 10.1097/AJP.0b013e31828b10fe.
- Sapsford RR1, Richardson CA, Maher CF, Hodges PW. Pelvic Floor Muscle Activity in Different Sitting Postures in Continent and Incontinent Women. I 2008 Sep;89(9):1741-7. doi: 10.1016/j.apmr.2008.01.029.
- Almousa S, Bandin Van Loon A. The prevalence of urinary incontinence in nulliparous female sportswomen: A systematic review. J Sports Sci 2019; 1:1-10. doi: 10.1080/02640414.2019.1585312.
- Almeida MB, Barra AA, Saltiel F, Silva-Filho AL, Fonseca AM, Figueiredo EM. Urinary incontinence and other pelvic floor dysfunctions in female athletes in Brazil: A cross-sectional study. Scand J Med Sci Sports 2015; 26: 1109–1116. doi: 10.1111/sms.12546.
- Zoli V, Tosti A, Silvani S, Vincenzi C. Moist toilet papers as possible sensitizers: review of the literature and evaluation of commercial products in Italy. Contact Dermatitis 2006: 55: 252–254. doi: 10.1111/j.1600-0536.2006.00919.x.
- Chen Y, Bruning E, Rubino J, Eder SE. Role of female intimate hygiene in vulvovaginal health: Global hygiene practices and product usage. Womens Health (Lond) 2017; 13(3):58-67. doi: 10.1177/1745505717731011.
- Aslan E, Bechelaghem N. To ‘douche’ or not to ‘douche’: hygiene habits may have detrimental effects on vaginal microbiota. J Obstet Gynaecol 2018; 38(5):678-681. doi: 10.1080/01443615.2017.1395398.
- Chen Y, Bruning E, Rubino J, Eder SE. Role of female intimate hygiene in vulvovaginal health: Global hygiene practices and product usage. Womens Health (Lond) 2017; 13(3):58-67. doi: 10.1177/1745505717731011.
- Brühl W, Schmauz R. Anal Hygiene in Perianal Skin Diseases – Compatibility of Water Moist and Dry Toilet Paper. Zentralbl Hyg Umweltmed 1998; 200(5-6):562-70.