
Molte mamme e neo-mamme mi chiedono aiuto per risolvere problemi di incontinenza, prolasso, diastasi addominale e per sapere quando sia il caso o meno di riprendere i rapporti sessuali dopo il parto.
Questo perché la gravidanza e il parto mettono a dura prova il pavimento pelvico e rappresentano il principale fattore di rischio per lo sviluppo di disfunzioni a carico del pavimento pelvico.
L’età, lo stile di vita prima e durante la gravidanza, il peso, la storia delle gravidanze e dei parti precedenti, la modalità d’insorgenza del travaglio, la somministrazione o meno dell’epidurale, il tipo di parto e il recupero nel post parto hanno un effetto determinante sulla salute del pavimento pelvico.
Ero perciò curiosa di conoscere i dati sulla gravidanza e il parto nella mia regione e ho consultato gli ultimi rapporti disponibili dell’ARS e dell’ISTAT.
Sono emersi dati interessanti sui quali è importante riflettere.
Li vediamo insieme?
Aumenta l’età media della donna al momento del parto.

L’età media della donna al momento del parto in Toscana è di 32 anni.
Questo dato, sebbene non in aumento per la prima volta, è in linea con la media nazionale.
Gli studi, la formazione professionale, l’instabilità affettiva e lavorativa e l’esigenza di una realizzazione prima di una gravidanza pospongono inevitabilmente la ricerca di un figlio.
Il 36,2% ha un’età maggiore o uguale ai 35 anni e il 9,8% ha un’età maggiore o uguale ai 40 anni. Le mamme over 40 sono aumentate del 2,6% rispetto al 2010.
Con l’aumentare dell’età si riduce la finestra della fertilità.
Di conseguenza si è assistito:
- ad una diminuzione della fecondità (numero di figli per donna);
- ad una diminuzione nel numero dei parti;
- ad un aumento del ricorso alla procreazione medicalmente assistita (PMA).
Il ricorso alla procreazione medicalmente assistita (PMA) è aumentato nel tempo. Il numero di parti delle coppie che fanno ricorso alla PMA è salito da poco più dell’1,0% nel 2011 al 3,7% del 2018. Il 31,9% delle donne che fa ricorso alla PMA ha più di 43 anni.
Diffusa la condizione di obesità e sovrappeso già prima della gravidanza.
In Toscana il 24,6% delle donne è in sovrappeso o obesità prima della gravidanza e questo dato è in leggero aumento nel tempo.
Il peso prima e durante la gravidanza non rappresenta solo una questione estetica ma una questione di salute.
Il sovrappeso e l’obesità rappresentano i principali fattori di rischio per la salute riproduttiva, per l’andamento della gravidanza e per la salute del futuro bambino.
Aumentano il rischio di infertilità, aborto spontaneo, diabete gestazionale, preeclampsia, malformazioni genetiche, prematurità e natimortalità.
Il sovrappeso in gravidanza ha delle ripercussioni importanti anche sul pavimento pelvico.
Le gestanti in sovrappeso sono a maggior rischio di sviluppare un prolasso degli organi pelvici e avere incontinenza sia durante la gravidanza che nel post partum.
Inoltre queste donne tendono ad avere bambini macrosomici, ovvero più grandi e difficili da partorire ed è quindi necessario ricorrere all’episiotomia al taglio cesareo o a strumenti per facilitare l’estrazione.
Il 7,8% fuma durante la gravidanza.
Il 3,2% fuma da 1 a 3 sigarette il giorno, il 3,7% dalle 4 alle 10 sigarette il giorno e lo 0,9% più di 10 sigarette il giorno.
Le ripercussioni del fumo, anche passivo, sulla fertilità, sia maschile che femminile, e sulla salute del bambino possono essere fatali.
Aumenta la probabilità di aborto spontaneo, di gravidanza ectopica, di insufficienza placentare, di rottura precoce delle membrane, di parto prematuro, della mortalità nel I anno di vita, di malformazioni e malattie respiratorie e diminuisce le probabilità di allattare al seno.
Inoltre, la broncopneumopatia cronica ostruttiva (BPCO) è una delle principali patologie causate dal fumo e si manifesta con tosse cronica.
L’aumento di pressione intraaddominale provocato dalla tosse e ripetuto nel tempo va a indebolire le strutture di sostegno degli organi pelvici e predispone ad un maggior rischio di prolasso degli organi pelvici, incontinenza urinaria e incontinenza fecale.
Smettere di fumare equivale a fornire le basi al bambino per una vita più sana, aumentare le probabilità di rimanere incinta, portare a termine la gravidanza e ridurre il rischio di una disfunzione a carico del pavimento pelvico!
Il 20,1% dei parti è indotto.
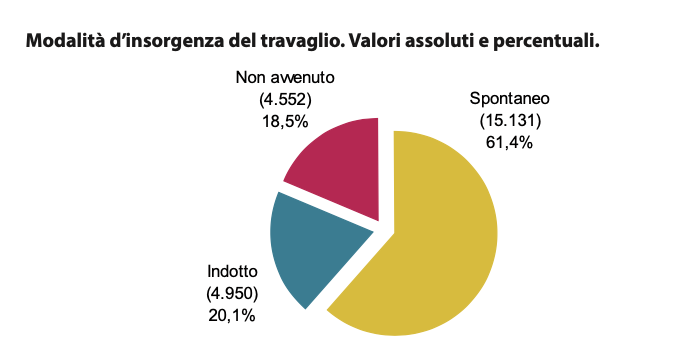
In Toscana il 61,4% delle gestanti partorisce con travaglio spontaneo. Questa quota è più alta nelle donne sotto i 35 anni, nelle straniere provenienti da paesi a forte pressione migratoria, nelle pluripare, nelle donne normopeso e sottopeso.
In caso di travaglio indotto, i metodi utilizzati per l’induzione sono:
- prostaglandine 60,4%;
- ossitocina 35,7%;
- amnioressi 1,7%;
- altro 2,3%.
Sebbene la maggior parte dei travagli avvenga in modo spontaneo, l’induzione del travaglio è una pratica ancora molto diffusa.
Secondo le evidenze, in assenza di patologia materna o fetale, il ricorso all’induzione andrebbe rivolto solo alle donne con età gestazionale ≥ 41 settimane e quelle con rottura pre-travaglio delle membrane > 24 ore (questi casi rappresentano circa il 10%).
Quali sono allora i motivi per cui un parto può essere indotto nella realtà di tutti i giorni?
- scelta arbitraria del medico;
- allargamento della definizione di patologia (diabete gestazionale, ipertensione lieve a termine, iposviluppo a termine…);
- contenimento delle ansie della madre;
- regolamentazione del lavoro in sala parto;
- garanzia per la donna della presenza del curante (specialmente nelle cliniche private).
Per assurdo, gli effetti collaterali possono essere un aumento del tempo di travaglio e l’aumento della percezione del dolore senza considerare che obbliga al monitoraggio elettronico continuo per rilevare il battito cardiaco fetale, limita la libertà di movimento durante il parto e aumenta le probabilità di un ricorso al taglio cesareo.
Per quanto riguarda l’utilizzo dell’ossitocina, gli studi dicono che non dovrebbe eccedere il 5% dei parti. Ad oggi è invece largamente utilizzata e quello che più colpisce è quando viene usata nei casi in cui non sussiste una reale motivazione clinica ma solo per scelta dell’operatore.
Inoltre ci sono ancora questioni aperte sul suo utilizzo: qual è il dosaggio ottimale? Si deve utilizzare a membrane rotte o a membrane integre?
Quello che si sa è che aumenta la frequenza e l’intensità delle contrazioni, aumentando di conseguenza il dolore percepito dalla donna, e determina l’utilizzo del monitoraggio del battito cardiaco fetale perché aumenta la probabilità di comparsa di acidosi neonatale.
L’amnioressi è la rottura artificiale e intenzionale delle membrane (comunemente detta “rottura delle acque”). L’utilizzo di tale pratica andrebbe valutato solo quando si assiste ad un rallentamento/arresto della dilatazione quando gli interventi ostetrici assistenziali di primo livello sono falliti perché riduce di poco il travaglio, precede o intensifica l’uso dell’ossitocina, aumenta la frequenza di comparsa di decelerazioni e la percezione del dolore della donna.
Aumenta il ricorso all’epidurale.
Se il travaglio è avvenuto, il 23,6% delle partorienti riceve dei farmaci per alleviare il dolore. Il più frequente è l’analgesia epidurale (15,8%), seguita dagli analgesici che si associano all’uso dell’ossitocina nel 6,0% dei casi.
La somministrazione dell’analgesia epidurale, in aumento negli anni, è richiesta maggiormente dalle italiane (18,5%), dalle straniere provenienti da paese a sviluppo avanzato (17,6%), dalle primipare (20,9%) e viene richiesta all’aumentare del titolo di studio.
L’analgesia epidurale consiste nell’iniezione locale a livello della colonna vertebrale di farmaci anestetici il cui scopo è bloccare la conduzione nervosa da parte del sistema nervoso centrale del dolore. L’azione anestetizzante non ha effetti solo sul dolore ma anche sulla sensibilità e sulla funzione motoria: la donna non sente dolore ma è spesso obbligata in una posizione, solitamente quella ginecologica, che non facilita il parto ma anzi può ostacolarlo e non avendo sensibilità, è obbligata a spingere in apnea (manovra di Valsalva) con importanti ripercussioni sul pavimento pelvico.
Tutto questo può aumentare i tempi della fase espulsiva e aumentare il ricorso al taglio cesareo per sofferenza fetale.
Quasi la metà dei parti cesarei è d’elezione.
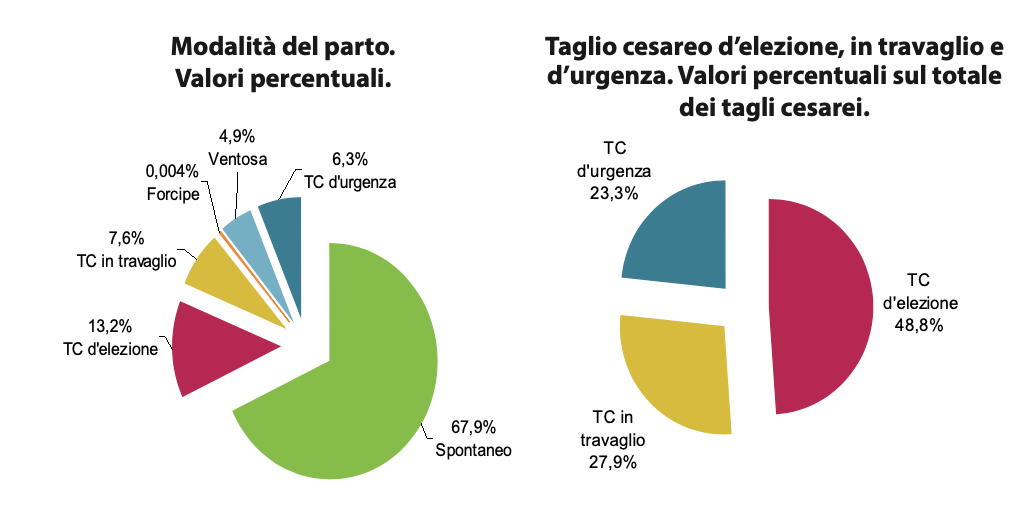
Il 67,9% delle donne ha un parto spontaneo, il 13,2% un taglio cesareo programmato, il 7,6% un taglio cesareo in travaglio, il 4,9% prevede la ventosa e il 6,3% un taglio cesareo d’urgenza non in travaglio. Quasi la metà dei tagli cesarei (48,8%) è di elezione.
Si mantiene stabile al 27,1% la percentuale di parti che avvengono con un taglio cesareo. Questa percentuale aumenta al crescere dell’età della madre: è del 32,2% nelle 35-39enni e del 43,5% nelle partorienti con 40 anni o più.
La Toscana si colloca tra le regioni italiane che ricorrono meno al taglio cesareo (Italia 32,3%), ma nonostante questo la percentuale è nettamente superiore al 15-20% raccomandato dall’OMS.
Il taglio cesareo costituisce a tutti gli effetti un intervento chirurgico. Si effettua per estrarre il feto dall’utero attraverso una laparotomia ed una isterotomia, procedure chirurgiche per le quali esiste il rischio di infezioni, emorragie, lesioni della vescica e degli ureteri ecc… ovvero rischi connessi a qualunque altra laparotomia. La cicatrice può inoltre creare aderenze e trigger point del tessuto miofasciale dando luogo ad altre problematiche.
Come le tecniche di induzione del parto, andrebbe riservata e limitata ai casi in cui sussiste un rischio effettivo per la madre e per il bambino.
L’88% delle donne ha accanto il padre del bambino.
Al momento del parto l’88% delle donne ha accanto il padredel bambino, il 3,7% un familiare, l’1,5% una persona di fiducia e il 6,7% nessuno.
Sono prevalentemente solein sala parto le donne straniere provenienti da paesi a forte pressione migratoria (12,2%), tra le quali è più bassa la presenza del padre (78,3%) e le donne con nessun tipo di istruzione o licenza elementare (20,6%). Nelle minorenni, oltre alla presenza del padre in sala parto (52,9%), è molto frequente la presenza di un familiare (43,1%).
Ancora non ci sono dati sulla gravidanza e il parto in Toscana ai tempi del Covid-19.
In riduzione la manovra di Kristeller.
La manovra di Kristeller è una manovra ostetrica eseguita durante il parto in contemporanea con la contrazione. Consiste nell’applicazione di una spinta a livello del fondo dell’utero con lo scopo di facilitare l’espulsione della testa fetale in fase espulsiva avanzata.
In Toscana si evidenzia un costante calo nel tempo di tale pratica. Ciò significa che viene ancora utilizzata nonostante siano ormai ampiamente dimostrati i gravi danni che procura alla salute della donna e del nascituro.
La manovra di Kristeller è infatti correlata ad un maggiore probabilità di rottura dell’utero, di lacerazioni perineali per lo stiramento violento dei tessuti e quindi maggiore rischio di incontinenza e prolasso, a maggiori complicanze nella fase del secondamento come il mancato distacco della placenta ed emorragie, ad una riduzione della frequenza cardiaca fetale e a disabilità permanenti nel neonato. Per questi motivi andrebbe eseguita solo su consenso scritto della partoriente.
In calo l’utilizzo dell’episiotomia.
L’episotomia è un intervento ostetrico praticato nel parto vaginale che mira a dare spazio alla testa fetale una volta che questa si confronti con il piano perineale.
Il suo utilizzo routinario andrebbe abbandonato in quanto predispone ad un maggior rischio di lacerazione nel parto successivo e non sembra ridurre né la gravità delle lacerazioni perineali né l’incidenza di incontinenza urinaria e fecale.
Inoltre, se non la si pratica sembra che la donna abbia una maggiore probabilità di avere un perineo intatto o un trauma perineale minore e di avvertire meno dolore nel puerperio.
Dovrebbe essere utilizzata solo in caso di alterazioni francamente patologiche del battito cardiaco fetale.
Il suo utilizzo è solitamente sostenuto da 2 false convinzioni:
- la prima che la riparazione di un taglio chirurgico preciso sia più semplice ed abbia una migliore prognosi rispetto ad una lacerazione spontanea e irregolare;
- la seconda che la pressione esercitata dalla testa fetale sul perineo possa portare ad una maggiore probabilità di incontinenza urinaria e fecale.
Nessuna di queste due convinzioni è risultata ad oggi confermata dagli studi.
In Toscana la quota di tale intervento è in ulteriore calo: dal 38,8% del 2003 all’8,5% del 2018.
Dati sulla medicalizzazione del parto in Toscana.
La quasi totalità dei parti avviene in uno dei 25 Punti nascita della Toscana, nel 2018 15 sono i parti a domicilio e 10 parti sono avvenuti in altro luogo (ambulanza, ecc).
L’intervento medico durante il travaglio e il parto è frequente e si concretizza in alcune procedure assistenziali non sempre considerate dalla letteratura internazionale affidabili o raccomandabili. Nel 1985 l’OMS ha rilasciato un documento con raccomandazioni per una adeguata assistenza in gravidanza, durante il travaglio e il parto, nonché una “practical guide” nel 1996 dove espressamente si dichiara che alcune pratiche sono suggerite solo in casi particolari e non sistematicamente, al fine di garantire una nascita sicura per madre e bambino.
Dai dati ISTAT del 2013 il livello di intervento medico complessivo è alto: il 72,7% delle donne hanno riferito almeno una delle procedure assistenziali.
Le donne che hanno avuto un parto spontaneo riferiscono di aver subito la rottura artificiale delle membrane (32%) e l’episiotomia in un terzo dei casi (34,7%), il monitoraggio cardiaco fetale continuo nel 45,2% e le pressioni sul ventre in fase espulsiva (manovra di Kristeller) nel 22,3%. La somministrazione di ossitocina (farmaco che aumenta la frequenza e l’intensità delle contrazioni) viene dichiarata dal 22,3% delle donne, ma una quota affatto trascurabile (14,2%) dichiara di non sapere se le sia stata o meno somministrata. L’uso di forcipe o ventosa si assesta a livelli molto bassi (4,3%).
Complessivamente in Toscana si fa ricorso all’induzione nel 20,1% dei parti, all’epidurale nel 15,8% dei parti, all’utilizzo della ventosa nel 4,9% dei parti, all’episiotomia nell’8,5% dei parti e al taglio cesareo nel 27,1% dei parti.
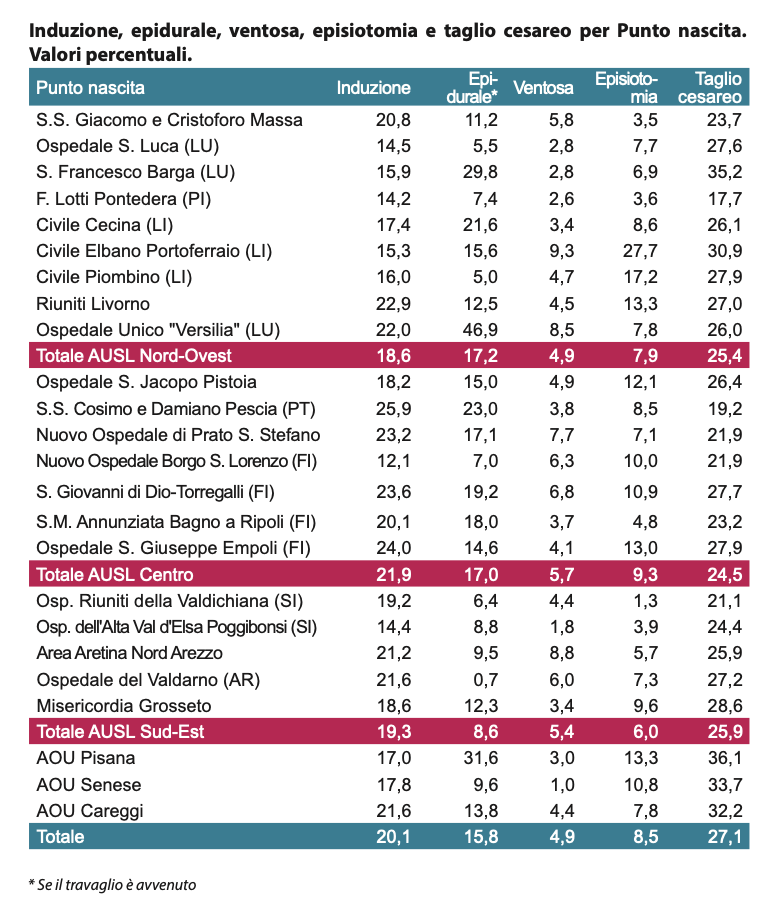
Quello che emerge dall’analisi di questi dati è che molti fattori modificabili sono alla base di complicanze per la salute materna, fetale e del pavimento pelvico.
In situazioni di rischio, l’intervento medico ha permesso e permette tutt’ora di portare a termine parti che non sarebbero andati a finire bene. Quando però i motivi che spingono a un’induzione o all’utilizzo della manovra di Kristeller o dell’episiotomia non sono dettati da situazioni d’emergenza si rischia di invertire il rapporto costo/beneficio a scapito della mamma e del bambino.
Se fare o non fare ricorso all’epidurale resta una scelta della partoriente. Quello che ritengo importante è che si tratti di una scelta consapevole, dove la donna consce i pro e i contro che tale scelta può avere.
Per alleviare il dolore durante il parto e facilitare il passaggio del bambino, il movimento e l’utilizzo di determinate posizioni rappresentano un’alternativa non farmacologica molto utile.
Controllare il peso mediante l’alimentazione e l’esercizio fisico, abbandonare le cattive abitudini e prendersi cura del proprio pavimento pelvico aiuta a vivere la gravidanza e ad affrontare il parto più serenamente.
Come fisioterapista specializzata nell’accompagnamento alla maternità il mio compito è quello di aiutarti a vivere una gravidanza più sana e libera dai dolori e aiutarti a proteggere il tuo pavimento pelvico dai traumatismi del parto.
Per questo ho realizzato Parto in Forma!
Il mio programma di accompagnamento alla nascita pensato per le donne che vogliono prendersi cura di se stesse e del loro bambino a partire dalla gravidanza.
Dagli un’occhiata! Sarei felice di accompagnarti in questo tuo percorso verso la maternità!


Massaggio perineale: come, dove e perché è importante farlo
Sebbene sia molto utile in gravidanza per prevenire le lacerazioni perineali durante il parto, è una tecnica che può essere utile a tutte le donne, in ogni momento della propria vita, per varie ragioni. Curiosa di sapere perché?

Esercizio fisico in gravidanza: perché supervisionato è meglio!
Se sei incinta e vorresti iniziare o continuare a praticare esercizio fisico regolare in gravidanza, il mio consiglio è quello di rivolgerti a un professionista specializzato.
In questo articolo ti spiego perché.

I benefici dell’esercizio fisico in gravidanza
L’esercizio fisico in gravidanza apporta numerosi benefici per la salute materno-fetale. Scopriamoli insieme!